Effect of neural mobilization on pain relief and improvement of functional incapacity of subacute lumbar disc herniation
A Mobilização Neural é um recurso terapêutico para as diversas disfunções do tecido neural e do sistema musculoesquelético. No entanto, é uma técnica ainda pouco conhecida e explorada pelos profissionais da área da saúde no Brasil. Diante disto resolveu-se realizar este estudo com intuito de avaliar sua eficiência na hérnia de disco lombar em relação à fisioterapia convencional. Participaram do estudo 30 indivíduos com hérnia de disco lombar unilateral, voluntários, selecionados por conveniência, independente de sexo, idade, tempo de acometimento, etnia e atividade profissional, desde que preenchessem os critérios de inclusão e exclusão, que foram divididos em grupo experimental (EXP) e controle (CONT), com 15 participantes em cada, que receberam tratamentos distintos. O grupo CONT recebeu tratamento fisioterápico convencional enquanto o grupo EXP foi submetido ao tratamento de Mobilização Neural. A duração do programa foi de quatro semanas, com três sessões semanais. Ao se avaliar o efeito terapêutico em relação à dor e a incapacidade funcional, não se observou diferença estatisticamente significativa no grupo controle (CONT) na comparação intra-grupo (pré x pós). Já no grupo experimental (EXP), esta mesma comparação, pré e pós-tratamento, mostrou diferença estatisticamente significativa em relação à dor e a capacidade funcional, pelo teste de Kruskal Wallis (p = 0,0001). Quando se realizou a comparação inter-grupos ( pós-EXP x pós-CONT), encontrou-se um intervalo de confiança (IC) favorável ao grupo EXP (IC: -46,48/-5,79). Os resultados deste estudo evidenciaram resposta terapêutica satisfatória para regressão da sintomatologia dolorosa e incapacidade funcional, utilizando-se a técnica de Mobilização Neural na hérnia de disco lombar, unilateral, póstero-lateral, subaguda em curto período de tempo.
Palavras-chave: Mobilização Neural, hérnia de disco lombar, incapacidade funcional.
Introdução
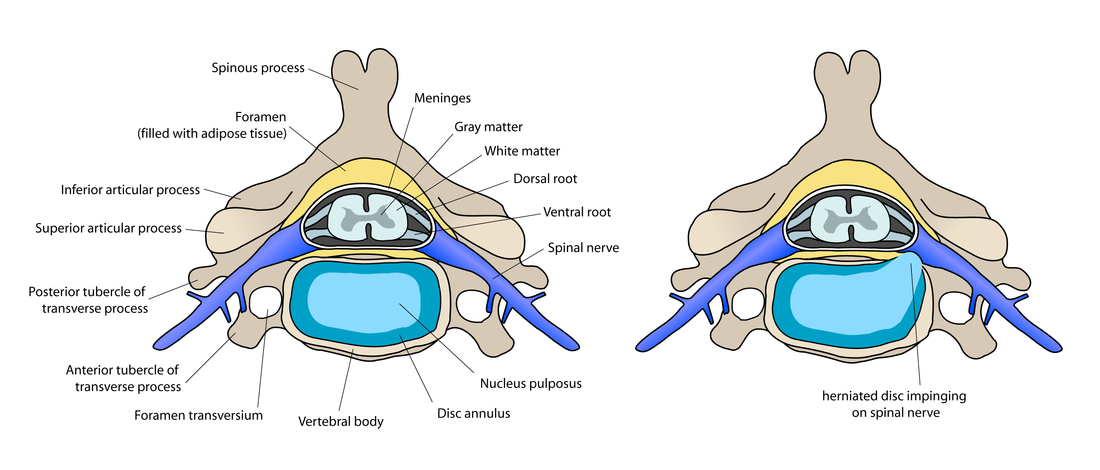
A dor lombar constitui uma causa frequente de morbidade e incapacidade funcional, sendo a Hérnia de Disco (HD) uma das principais causas de dor nesta região. Realizam-se nos Estados Unidos mais de 200 mil cirurgias por ano, correspondendo a cerca de 2% da população adulta desse país [1,2]. Na Suécia 0,6% da população tem sido submetida à intervenção cirúrgica. Estima-se o acometimento de 2 a 3% da população mundial, com prevalência de 48% em homens e de 2,5% em mulheres acima de 35 anos [3]. Sua frequência é maior em indivíduos entre 30 e 50 anos, embora possa ser encontrada em adolescente e pessoas idosas e mais raramente em crianças [4]. A topografia mais frequente de HD na coluna lombar é entre L4-L5 e L5–S1 [1].
O resultado desta situação é um elevado custo financeiro, decorrente da assistência dos profissionais da área da saúde, redução da produtividade, absenteísmo e afastamento temporário ou definitivo do trabalho, provocando grandes problemas socioeconômicos. A HD é considerada uma disfunção extremamente comum, causadora de séria inabilidade, constituindo um problema de saúde pública mundial [5]. Diversos fatores ambientais têm sido sugeridos como fatores para o risco para HD, tais como hábito de carregar peso, alterações posturais, dirigir, fumar, além de fatores genéticos, antropológicos e do envelhecimento, associados a fatores emocionais influenciando a intensidade da dor [6].
A terapia conservadora tradicional tem sido a preferida como a primeira escolha, cujos objetivos são o alívio da dor, o aumento da capacidade funcional e o retardo da progressão da doença [3]. Em 2010, Machado e Bigolin publicaram um estudo no qual chegaram à conclusão que, após 20 sessões, a técnica de Mobilização Neural foi capaz de reduzir de forma significativa, a sintomatologia dolorosa em indivíduos com lombalgia crônica, quando comparada a um programa de alongamento muscular [7].
Em um estudo de caso ficou demonstrada a importância da técnica de Mobilização Neural na sintomatologia dolorosa, ao se evidenciar a redução das dores nos pés e braços, após 4 semanas de aplicação da técnica, em indivíduo com seringomielia
[8]. Outro estudo mostrou melhora da cervicobraquialgia, com aumento da mobilidade articular da coluna cervical e do ombro, assim como redução da dor [9]. Na câimbra do escrivão a técnica de Mobilização Neural reduziu a dor no nervo mediano, melhorando a coordenação motora [10]. A técnica de Mobilização Neural pode ser associada a outras técnicas reabilitatórias, como na recuperação de indivíduos com acidente vascular encefálico [11].
Na busca de melhores resultados e respostas relativas a mecanismos que ocasionam os sinais e sintomas encontrados na HD, muitos fisioterapeutas dirigiram sua atenção para o tecido nervoso, onde o terapeuta jamais deve desconsiderar que a fáscia, as articulações e os músculos estão conectados ao sistema nervoso e possuem uma fisiologia e mecânica complexas [12].
Embora a técnica de Mobilização Neural não seja amplamente conhecida, essa ideia de aplicar um tratamento mecânico para o tecido neural não é nova. Princípios e métodos do alongamento neural já existiam desde 1800 e progressivamente foram se aperfeiçoando tanto na teoria quanto na aplicação clínica [13]. No entanto, o alongamento do nervo poderá irritar e ocasionar dor [14]. Quando ocorre um alongamento neural os vasos sanguíneos são estrangulados comprometendo assim o fluxo intraneural deteriorando a função nervosa. Se este alongamento for apenas levemente além dos limites de proteção, por apenas um breve período, a função nervosa tende rapidamente a voltar ao normal. No entanto, se a tensão sobre o nervo for severa ou sustentada por longo período de tempo, as alterações na função nervosa serão permanentes [12]. Em uma disfunção do tecido neural, é comum que a microcirculação no nervo esteja anormal e, portanto, um alongamento mínimo poderá comprometer o fluxo circulatório e reduzir a função nervosa. Por estas razões é imprudente tratar o tronco nervoso danificado ou comprimido com técnicas de alongamento [15].
No contexto da fisioterapia, a Mobilização Neural tem apresentado grande desenvolvimento, particularmente nos últimos 35 anos. Grieve, em 1970, comentou pela primeira vez na literatura fisioterápica a noção de sensibilização dos tecidos neurais como fator-chave na produção de sintomas dolorosos [8]. As possibilidades dos tecidos neurais inflamados podem ocasionar testes neurodinâmicos anormais, não necessariamente devido à compressão pela HD [12].
Diante do exposto realizou-se este estudo, com a finalidade de mostrar maior eficácia e eficiência do tratamento com as técnicas de Mobilização Neural em pacientes portadores de hérnia de disco lombar (HDL).
Material e métodos
Sujeitos
Esta pesquisa analítica, descritiva e comparativa, foi aprovada pelo Comitê de Ética da Universidade Castelo Branco/ RJ pelo parecer nº 0077/2007. Participaram deste estudo
30 indivíduos, voluntários, independente de sexo, idade, tempo de acometimento, etnia e atividade profissional, por conveniência, com hérnia de disco lombar em fase sintomática
subaguda póstero-lateral e unilateral, os quais foram atendidos na clínica de Fisioterapia Bom Pastor, no período de outubro de 2008 a julho de 2009, desde que preenchessem os critérios
de inclusão e exclusão. A amostra selecionada foi dividida, aleatoriamente, em dois grupos: experimental (EXP) e controle (CONT), com 15 participantes em cada, que receberam
tratamentos distintos. O grupo CONT recebeu tratamento fisioterápico convencional enquanto o grupo EXP foi submetido ao tratamento de Mobilização Neural.
Como critérios de inclusão foram estabelecidos: diagnóstico clínico de hérnia de disco lombar póstero-lateral e unilateral em fase sintomática subaguda, confirmado por Ressonância Magnética Nuclear, disponibilidade de tempo do paciente para seguir o programa e assinatura do Termo de Consentimento Livre e Esclarecido. Dos critérios de exclusão consideraram-se: realização de outro tipo de tratamento reabilitatório para HDL durante a terapêutica da reabilitação neural, existência de morbidades associadas, tais como hérnia de Schmorl, síndrome do piriforme, espondilolistese, traumatismo lombar e tumores medulares, entre outros, assim como osteoartrose severa nas articulações da coluna lombar, cirurgia prévia de HDL, distúrbios psíquicos graves, utilização de medicamentos analgésicos, anti-inflamatórios ou relaxantes musculares durante o tratamento.
Procedimento experimental
Inicialmente cada participante foi submetido à avaliação através de anamnese, Escala Analógica de Dor e Incapacidade Funcional [16].
Os indivíduos selecionados foram tratados de acordo com o grupo que pertencessem, sendo o grupo CONT submetido à fisioterapia convencional, enquanto para o grupo EXP utilizou-se a técnica de Mobilização Neural. O estudo foi realizado durante quatro semanas, realizando-se
três atendimentos por semana, contabilizando um total de doze atendimentos. O tempo de tratamento foi padronizado para ambos os grupos.
O grupo CONT realizou sessões individuais durante quatro semanas, por 40 minutos 3 vezes por semana. O grupo EXP realizou o tratamento de reabilitação, também em sessões individuais, durante 10 minutos, em 3 sessões semanais por 4 semanas. Ambos os grupos foram tratados sob uma maca de madeira do Instituto São Paulo de Fisioterapia (ISP) (comprimento 1,93 m, largura 0,18 m, espessura 0,65 m e 30,0 kg). Foi utilizado para os indivíduos do grupo CONT para suporte e conforto dos membros inferiores uma cunha de alta densidade (Ortobom®) enquanto permaneciam deitados.
Os protocolos de tratamento utilizados foram submeter o grupo CONT à eletroterapia através da Estimulação Elétrica Nervosa Transcutânea (TENS - LDA®) e a diatermia através do aparelho de ondas curtas. As placas do TENS foram posicionadas sobre as raízes nervosas espinhais próximas dos processos espinhosos das vértebras lombares.
Essa onda foi administrada aos voluntários através de um único canal contendo dois eletrodos de material a base de borracha carbonada, umedecida com gel do (ISP®) (com corante azul) de acoplamento e conectadas a pele através de esparadrapos (Cremer®). O TENS foi aplicado com uma forma de onda balanceada, assimétrica, bifásica, gerando uma estimulação elétrica da alta frequência (100 Hz), duração de 50 ms e uma intensidade de estimulação confortável (expressa pelos indivíduos), durante 20 minutos. A diatermia foi aplicada através do aparelho de ondas curtas continuo (Ibramed®), durante 20 minutos.
Os eletrodos utilizados no estudo eram placas capacitivas flexíveis revestidas com feltro, que foram posicionadas na coluna lombar dos indivíduos. A técnica selecionada foi a Co-planar (mesmo plano). O calor utilizado foi o médio (sensação clara e agradável de calor).
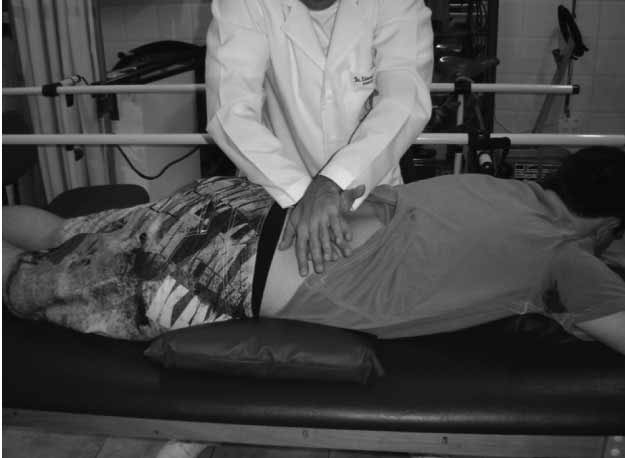
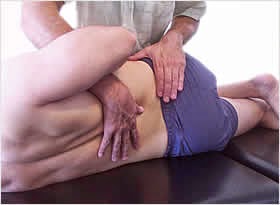
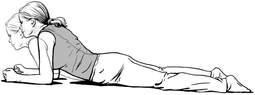
O protocolo utilizado no grupo EXP foi a realização de movimentos acessórios passivos através de uma pressão póstero-anterior (PA) acrescentando-se uma inclinação cranial (Figura 1). O indivíduo permaneceu em decúbito ventral com 2 pequenos travesseiros da marca Paropas Chamego Soft®, (70% algodão, 30% poliéster, com 10 cm de altura, 0,38 de largura e 0,58 m de comprimento) sob o abdome e os membros inferiores, com o tronco inclinado para o lado contra lateral à dor. Realizaram-se movimentos acessórios póstero-anterior (PA) central no nível afetado, com a pressão no sentido cranial, com 4 repetições de 30 segundos de oscilação. Assim que os sintoma(s) ao longo das sessões foram diminuindo do(s) membro(s) inferior(es) e foram se centralizando na coluna, a progressão foi sair do posicionamento de inclinação lateral evoluindo o tronco para uma posição de linha média. Prosseguindo o protocolo, foi aplicada pelo autor deste estudo a técnica de inclinação lateral (Figura 2). O indivíduo ficou em decúbito lateral com o lado dolorido para baixo, o terapeuta com uma das
mãos lateralmente a ele, estabilizou o processo espinhoso afetado (lateralmente a ele), e a outra mão, lateral no quadril, realizava o movimento oscilatório de flexão lateral do quadril para a progressão. Foram realizadas 4 sessões de 30 segundos de oscilação. As técnicas 1 e 2 eram realizadas de forma alternada com intervalo de 1 minuto entre as repetições e mantidas até o final de tratamento [17].
Foi utilizada estatística descritiva com média, erro-padrão, mediana, desvio-padrão, mínimo e máximo. A normalidade da amostra foi avaliada pelo teste de Shapiro-Wilk. Para a análise das variáveis respostas foi utilizado o teste de Kruskal Wallis seguido das comparações múltiplas pelo intervalo de confiança. Adotou-se o nível de p < 0,05 para a significância estatística. Para a avaliação dos resultados foi utilizado pacote estatístico SPSS versão 14.0.
Resultados
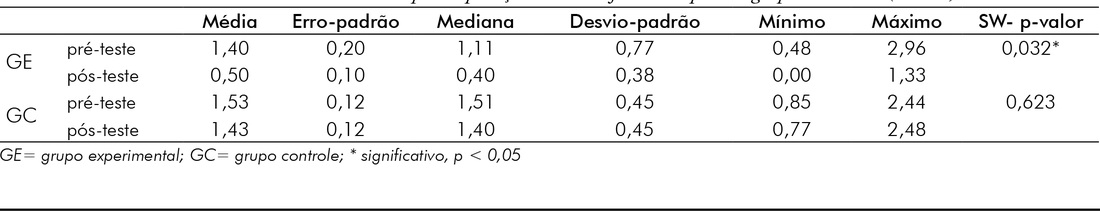
Através do pré e do pós-teste do grupo experimental e do grupo controle, realizou-se a análise da amostra através da estatística descritiva, média, mediana, desvio padrão, mínimo, máximo, e os valores de p através do teste de Shapiro – Wilk (SW) (Tabela I).
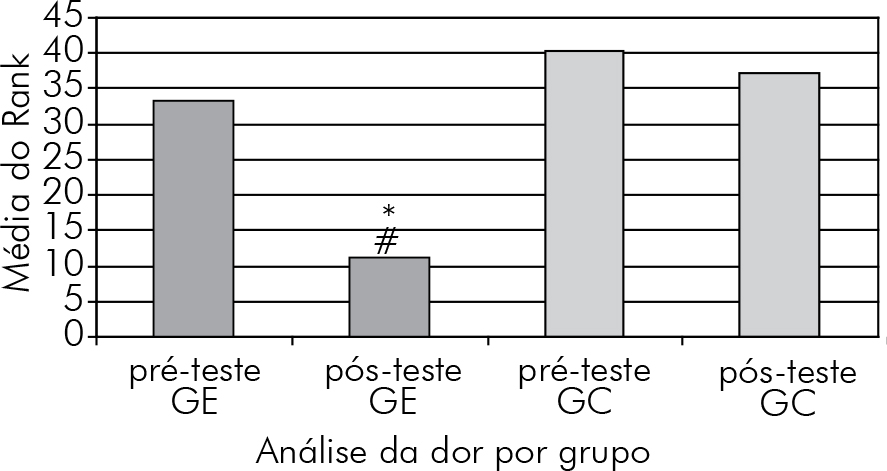
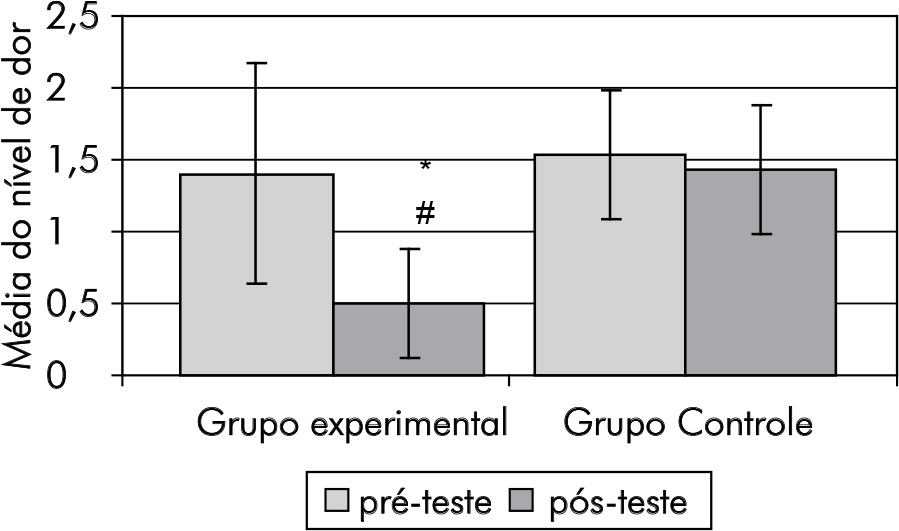
O grupo experimental obteve uma distribuição não- -normal dos dados pelo teste de Shapiro – Wilk. Como a escala utilizada é ordinal, optou-se utilizar estatística não--paramétrica de Kruskal Wallis (Gráfico 1), que revelou diferença significativa (p = 0,0001). O intervalo de confiança (IC) identificou esta diferença nos momentos (Gráfico2).
Pré-teste x pós-teste do GE (IC: 1,96/42,64); Pós-teste GE x pós-teste GC, a favor do grupo GE (IC: -46,48/ -5,79).
No Pré- teste GE x Pré-teste GC, não houve diferença (IC: 27,34/ 13,34). No Pré-teste x Pós-teste do GC, não houve diferença (IC: 17,17/ 23,5).
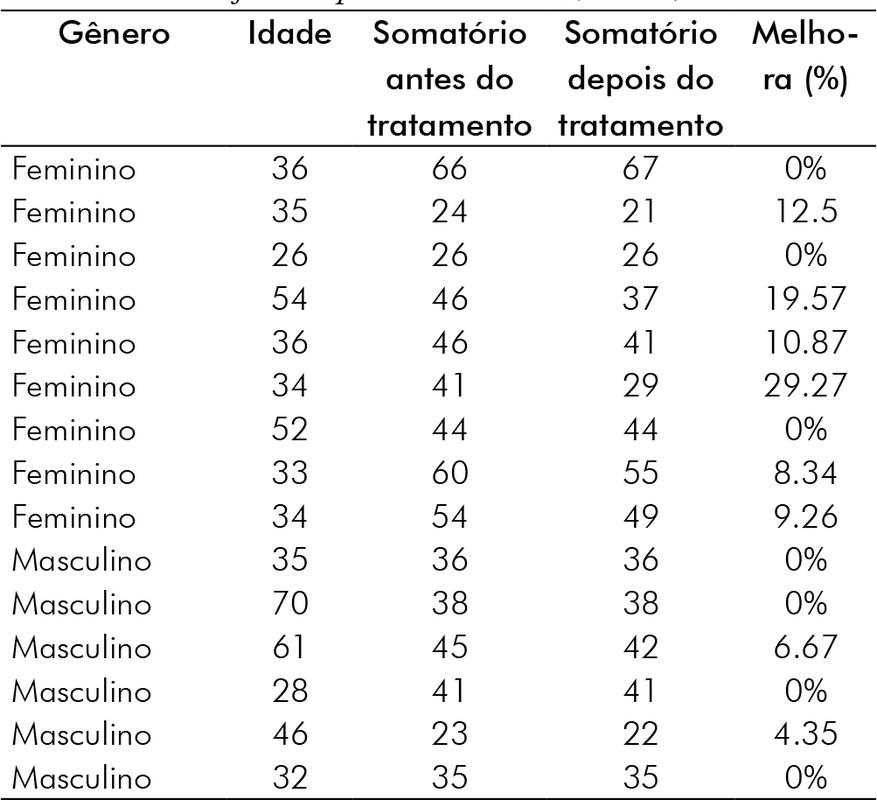
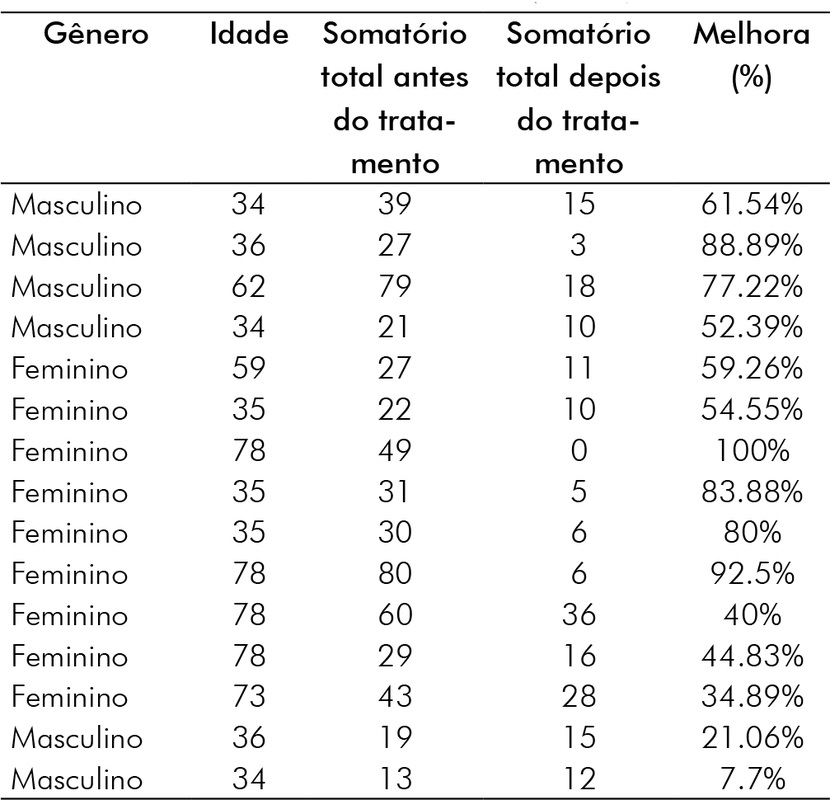
A Tabela II e a Tabela III apresentam o gênero, a idade, o somatório antes e depois e o percentual de melhora de ambos os grupos.
estudados (n = 30).
Nos últimos anos, estudos procuram avaliar os resultados da técnica de Mobilização Neural em diversos segmentos e disfunções do corpo humano.
No presente estudo participaram 30 indivíduos com HDL unilateral, póstero-lateral, em fase subaguda com diferentes profissões, com idade entre 26 e 78 anos, média 46,4 ± 17,67 anos, predominando a etnia branca e o sexo feminino. Em relação à profissão, as mulheres classificadas como do lar predominaram como as mais acometidas pela disfunção (23,33%). Devido ao maior número de mulheres com atividade do lar na amostra, não foi possível correlacionar os resultados obtidos com a atividade profissional e os fatores de risco, neste estudo. Toscano [2] esclarece que o sedentarismo, as alterações posturais, a execução inadequada de exercícios, o tipo de ocupação, os traumas mecânicos, as características psicossociais e comportamentais, os aspectos morfológicos (estrutura, idade, peso, obesidade) e o tipo de atividade física são fatores predisponentes para dores na coluna lombar. De acordo com Herbert e Xavier [1], as doenças metabólicas (Paget, osteomalácia, osteoporose, hiperparatireoidismo) e a dor miofascial, também podem ser possíveis causas para dores na coluna lombar.
Polito et al. [18] demonstraram que indivíduos de ambos os gêneros com sintomas dolorosos na coluna lombar apresentaram alterações da flexibilidade, observando-se hipermobilidade
nos movimentos de flexão do quadril e hipomobilidade na flexão de tronco. Em outro estudo Mancin et al. [19]
selecionaram 30 indivíduos do gênero feminino, sedentárias e praticantes de atividade física, entre 20 e 50 anos de idade.
As variáveis avaliadas pelo estudo foram capacidade funcional, limitação por aspecto físico, dor, estado geral de saúde, vitalidade, aspecto social, limitação por aspectos emocionais
e saúde mental. As voluntárias foram divididas em grupos por faixa etária, 21 a 30 anos, 31 a 40 anos, 41 a 50 anos, sendo utilizado como instrumento de avaliação o questionário SF-
36 – The Medical Outcomes. Ao final do estudo, encontrou-se: capacidade funcional, 16% maior nas ativas; limitação por aspectos físicos, 19% maior nas sedentárias; dor, 33% maior nas sedentárias; estado geral de saúde, 24% melhor nas ativas; vitalidade, 30% maior nas ativas; aspecto social, 28% maior nas ativas; limitação por aspectos emocionais, 39% maior nas sedentárias; e a saúde mental, 28% maior nas ativas.
O grupo controle (CONT), após emprego de técnicas da fisioterapia convencional, não mostrou melhora significativa em relação à sintomatologia dolorosa e capacidade funcional, ao se comparar os resultados intra-grupo (pré x pós) e inter- grupo ( pós CONT x pós EXP).
Este resultado pode ser devido, provavelmente, ao tempo reduzido de realização do programa (12 atendimentos) para esses indivíduos com HDL subaguda, padronizada quando no protocolo estabelecido neste estudo.
Utilizou-se nesta pesquisa um tempo médio de tratamento fundamentado em estudos anteriores de técnicas de Mobilização Neural e fisioterapia convencional [9,20]. Se individualizarmos a conduta terapêutica, talvez alguns participantes necessitassem de um período maior de tratamento de fisioterapia convencional. Para esta mesma disfunção, 12 sessões utilizando a técnica de Mobilização Neural foram suficientes para redução da sintomatologia dolorosa e melhora da capacidade funcional.
Conforme apresenta a tabela II, dos 15 indivíduos tratados através da fisioterapia convencional, em 7 deles (46,66%) não ocorreu mudança na sintomatologia dolorosa e capacidade funcional após as 12 sessões, sendo 4 do gênero masculino (57,14%) e 3 do feminino (42,85%).
Estudo de Calonego e Rebelatto [21], comparando a fisioterapia convencional ao método Maitland no tratamento de indivíduos com lombalgia aguda, demonstrou melhora da sintomatologia dolorosa e aumento do arco de movimento em ambos os grupos. Entretanto os indivíduos tratados com a mobilização vertebral, através do método Maitland, obtiveram resultados satisfatórios em tempo menor de tratamento que os submetidos ao tratamento convencional. Os recursos utilizados na fisioterapia convencional foram o ultrassom pulsátil a 0,8 w/cm² (0,16 w/cm² de dose SATA) e a Estimulação Elétrica Transcutânea (TENS) – “burst”. Neste estudo foram realizadas dez sessões de tratamento para ambos os grupos.
No grupo experimental (EXP), os resultados obtidos mostraram melhora significativa da sintomatologia dolorosa e da capacidade funcional em indivíduos com HDL subaguda
em relação à dor e incapacidade funcional, tratados através da técnica de Mobilização Neural, evidenciado através da análise estatística ao se compararem os resultados pré e pós-tratamento (intra-grupo) e com o grupo controle (inter-grupo).
Estudos demonstraram que a utilização de quatro semanas de tratamento em distintos distúrbios, com variação do número de sessões foram suficientes para obtenção de resultados satisfatórios. Assim, Cowell e Phillips [9], em indivíduo com cervicobraquialgia, realizaram 10 sessões através da técnica de Mobilização Neural ao longo de 4 semanas. Guelfi [8], em indivíduo com seringomielia empregou 9 sessões da técnica para membros superiores e 6 sessões para membros inferiores durante 4 semanas. Na câimbra do escrivão Santos [10] realizou quinze sessões, 3 vezes por semana da técnica de Mobilização Neural.
Conforme mostra a tabela III, dos indivíduos do grupo EXP, 10 (66,66%) tiveram melhora da sintomatologia dolorosa e da capacidade funcional em mais de 50%, os demais participantes deste grupo também obtiveram melhora, no entanto, inferior a 50%. Dos indivíduos que obtiveram melhora de mais de 50%, 6 eram do gênero feminino (60%) e 4 do gênero masculino (40%). Esses indivíduos apresentaram melhora considerável em percentual da escala maior que 50%. Embora 6 destes participantes fossem adultos jovens com menos de 40 anos de idade e se esperasse uma resposta terapêutica mais efetiva, tal fato ocorreu em uma participante de 78 anos, do lar, que teve melhora total dos sintomas após a abordagem terapêutica.
Cowell e Phillips [9], em estudo de caso com participação de um indivíduo, feminino, 44 anos, com cervicobraquialgia unilateral verificou melhora significativa da sintomatologia dolorosa e aumento de arco de movimento das articulações da coluna cervical e ombro esquerdo. O trabalho realizado por Smaniotto e Fonteque [22], com 10 indivíduos sem disfunção aparente, voluntários, entre 23 e 44 anos, evidenciou aumento do arco de movimento para flexão do quadril em todos os participantes da pesquisa. Na mensuração pré-Mobilização Neural os indivíduos mais jovens (n = 6) com idade entre 25 e 26 anos de idade, tiveram em média 60,5 graus de flexão de quadril. Após 10 sessões utilizando-se a técnica de Mobilização Neural, a média foi para 80,66 graus. Na mensuração pré-Mobilização Neural os indivíduos mais velhos (n = 4), com idade entre 48 e 65 anos de idade, tiveram 37 graus de flexão de quadril. Após 10 sessões utilizando-se a técnica de Mobilização Neural, a média foi para 53 graus.
Em estudo realizado por Macedo e Briganó [23], a amostra foi composta por 40 indivíduos com lombalgia funcional crônica, 28 eram do gênero feminino e 12 do masculino; as idades variaram entre 17 e 64 anos, com média de 40,5 anos. Após 30 sessões (três vezes por semana) a terapia manual associada à cinesioterapia mostrou-se eficiente na redução da dor e melhora da qualidade de vida. Neste estudo foi utilizada a escala analógica visual (EVA), para mensuração da dor, e o questionário SF- 36 (Medical Outcomes Study – 36 – Item Short-Form Health Survey) foi utilizado para avaliar a qualidade de vida. A incapacidade funcional relacionada à dor lombar foi estabelecida pelo questionário Oswestry Low Back Pain Disability Questionnaire (Oswestry).
O estudo de Macedo et al. [24], empregando a cinesioterapia associada a terapia manual na dor lombar acompanhada de depressão, com avaliação pela Escala Numérica de Dor e a Beck Depression Inventory, respectivamente, mostrou redução na intensidade da dor e melhora da depressão em todos os participantes.
Santos e Domingues [25] demonstraram em seus estudos que a técnica de Mobilização Neural, após 8 sessões, foi eficaz para a melhora do alongamento da musculatura do isquiotibiais e, consequentemente, para o ganho de arco de movimento da articulação do quadril, em dez voluntárias do sexo feminino. Neste trabalho foi utilizado o Teste de Elevação
da Perna Estendida (SLR) e um goniômetro, para avaliação da amplitude de movimento em flexão da articulação do quadril.
Conclusão
Este estudo demonstrou que a técnica de Mobilização Neural é eficaz no tratamento da HDL unilateral, póstero-lateral, em fase subaguda por apresentar boa resposta terapêutica na diminuição dos sintomas dolorosos e incapacidade funcional em curto período de tempo, quando comparada à fisioterapia convencional.
Pode-se observar, também, que a técnica de Mobilização Neural apresentou resultados mais satisfatórios em indivíduos com idade avançada, em comparação à fisioterapia convencional.
Todavia este estudo não se pode extrapolar para a população de modo geral devido ao reduzido tamanho da amostra. Pesquisas com maior número de participantes devem ser realizadas para comprovação destes resultados. Estudos comparativos com outras técnicas fisioterápicas e em indivíduos em fase crônica da HDL também podem ser apresentados.
Referências
1. Herbert S, Xavier R. Ortopedia e traumatologia: princípios e
prática. 3a ed. São Paulo: Artmed; 2009.
2. Toscano JJO, Egypto EP. A influência do sedentarismo na prevalência
da lombalgia. Rev Bras Med Esporte 2001;7(4):132-7.
3. Negrelli WF. Hérnia discal: procedimentos de tratamento. Acta
Ortop Bras 2001;7(4):39-45.
4. Garrido E. Lumbar disc herniation in the pediatric patient.
Neurosurg Clin N Am 1993;4(2):149-52.
5. Long DM, Bendebba M, Torgerson WS, Boyd RJ, Dawson EG,
Hardy RW et al. Persistent back pain sciatica in the United State:
patient characteristic. J Spinal Disord 1996;9:40-58.
6. Turek SL. Ortopedia: Princípios e sua aplicação. 3a ed. São
Paulo: Manole; 2000.
7. Machado GF, Bigolin SE. Estudo comparativo de casos
entre a mobilização neural e um programa de alongamento
muscular em lombálgicos crônicos. Fisioter Mov
2010;23(4):545-54.
8. Guelfi MD. A influência da mobilização do sistema nervoso em
um indivíduo com seringomielia. Ter Man 2004;2(8):158-61.




 Feed RSS
Feed RSS
